مادران منفی و فرزندان مثبت!
یادداشتی درباره نقش عامل Rh در بارداری
خانمهایی که گروه خونی منفی دارند آنتیبادی ضد Rh ندارند و بدون مشکل خاصی میتوانند جنین با گروه خونی منفی را حمل کنند ولی اگر جنینی با گروه خون مثبت را در رحم خود داشته باشند اوضاع کمی پیچیده میشود.
بازدید :
زمان تقریبی مطالعه :
تاریخ : پنج شنبه 1397/07/26
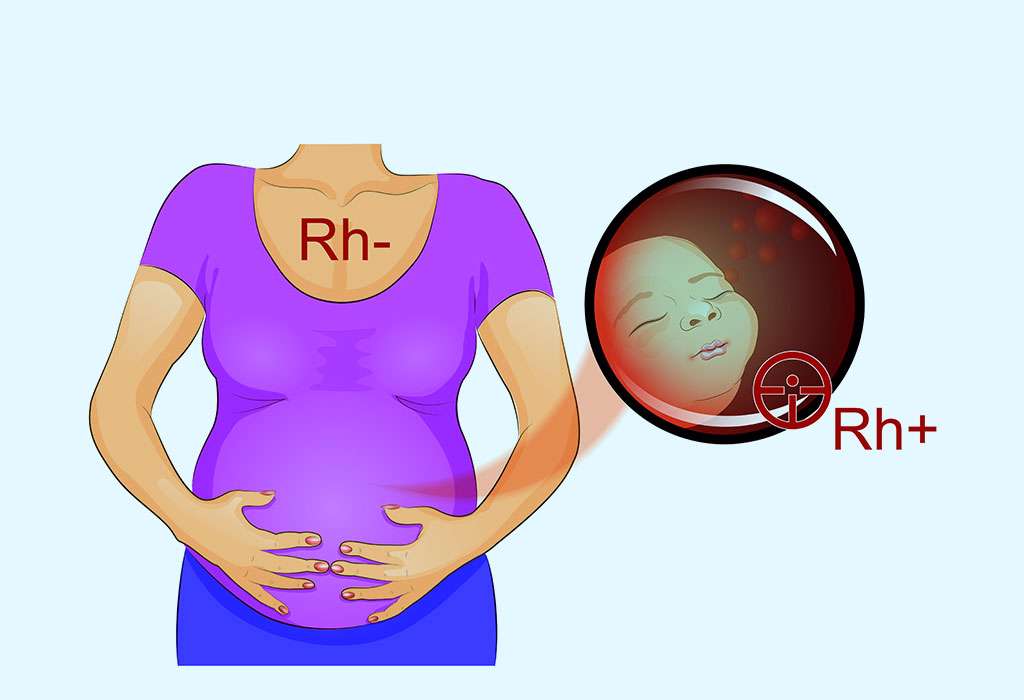
وقتی گلبولهای قرمز جنین با Rh مثبت وارد جریان خون مادری میشود که سیستم دفاعی بدن او آنها را نمیشناسد، سیستم ایمنی بدن مادر شروع به ساخت آنتیبادیهایی از جنس IgG علیه آنتیژنهای Rh جنینی میکند. آنتیبادیهای ساخته شده، در حاملگیهای بعدی میتوانند از جفت عبور کرده و به جنین برسند؛ و اگر Rh جنین دوم نیز مثبت باشد، آنتیبادی روی گلبولهای قرمز جنین نشسته و پس از واکنش آنتیژن-آنتیبادی، گلبولهای قرمز از بین میرود. از بین رفتن گلبولهای قرمز جنین باعث بروز آنمی در جنین میشود و این شروع پاتوفیزیولوژی هیدروپسفتالیس است. این واکنش یک واکنش دائمی است و کمخونی حاصل از آن به تدریج بیشتر میشود. در این فعل و انفعالات اولین عضوی که تحت تأثیر قرار میگیرد قلب است که به علت کمخونی شدید دچار نارسایی میشود. در پی آسیب قلبی، علائم مربوط به آن نظیر آدم و آسیت نیز ایجاد میشود.
از طرف دیگر خونسازی خارج مغز استخوانی در اندامهایی مثل کبد و طحال آغاز شده و هپاتواسپلنومگالی و بزرگ شدن کبد و طحال آغاز میشود. کبد درگیر خونسازی میشود و از انجام وظایف دیگر خود بازمیماند، پروتئینهای خون کاهش مییابند و در نتیجه فشار انکوتیک پلاسما کم میشود؛ و این مجموعه از واکنشها به آدم زیر پوست جمجمه، آسیت، آدم ریه و... دامن میزند. به تدریج آدم تمام بدن جنین دچار آنمی همراه با نارسایی قلبی و هپاتواسپلنومگالی را فرا میگیرد، پلاکتهای او کاهش پیدا میکند و در شرایطی قرار میگیرد که اصطلاحاً به آن هیدروپسفتالیس گفته میشود و میتواند منجر به مرگ جنین شود.
حقیقت این است که در دنیا تقریباً ۱۰ درصد از زنان باردار دارای گروه خون منفی هستند که ۶۰ درصد از این تعداد فرزندان با Rh مثبت به دنیا میآورند و همین آمار دلیل قانعکنندهای خواهد بود تا جلوگیری از بروز چنین مشکلاتی در طول دوره بارداری تا این حد مورد توجه باشد.
تشخیص
طبیعتاً برای اینکه این سلسله اتفاقات در مدت بارداری روی ندهد و جنین از بین نرود یک سری اقدامات لازم است. اولین نکته مشخص کردن خانمهایی است که گروه خونی با Rh منفی دارند. در صورت منفی بودن گروه خونی او، باید گروه خونی همسر وی نیز سؤال شود. اگر گروه خونی مرد نیز منفی باشد، چون هموزیگوت هستند، گروه خونی فرزند آنها نیز حتماً منفی خواهد بود و مشکلی از این نظر برای جنین پیش نمیآید. اما وقتی گروه خون مرد مثبت است، اگر هموزیگوت باشد، 100 درصد گروه خون همه فرزندان مثبت خواهد بود و اگر هتروزیگوت باشد احتمال مثبت یا منفی بودن عامل Rh در فرزندان 50 درصد است. پس اگر گروه خونی پدر مثبت باشد احتمال بروز مشکلات ذکر شده در فرزند در اثر ورود خون جنینی به جریان خون مادر وجود دارد و اقدامات لازم برای پیشگیری از پاتوفیزیولوژی ذکر شده در فوق باید انجام شود.کومبس غیرمستقیم
نکتهای که در مورد مادران با گروه منفی که همسر آنها گروه خون مثبت دارند باید بدانیم این است که این زن از قبل نسبت به آنتیژن عامل Rh حساس شده است یا نه. یعنی در زایمانهای قبلی فرزندی با گروه مثبت و بدون اقدامات لازم به دنیا آورده و یا با آنتیژن Rh برخورد کرده است یا نه (مثلاً تزریق فراوردههای خونی غیر همگروه). چون این اتفاق میتواند از طریق تزریق فرآوردههای خون مانند پلاکت در گذشته یا تماس با سوزن آلوده به خون Rh مثبت نیز اتفاق افتاده باشد. پس با یک آزمایش کومبس غیرمستقیم که در اولین معاینه پره ناتال انجام میشود، میتوان این موضوع را پیگیری کرد.اگر تست کومبس مثبت باشد یعنی آنتیبادی در خون مادر وجود دارد و جنین در معرض پاتوفیزیولوژی مورد ذکر قرار دارد و نیاز به یک سری اقدامات وجود دارد. اما اگر تست کومبس غیرمستقیم منفی باشد، نشان میدهد که خانم باردار قبلاً حساس نشده و آنتیبادی در خون او وجود ندارد و وظیفه ما در این شرایط این خواهد بود که این اتفاق همچنان رخ ندهد.
در صورت منفی بودن تست کومبس غیرمستقیم اولیه، این تست مجدداً در هفته بیستوهشتم بارداری تکرار میشود تا مطمئن شویم که در طول این مدت نیز این اتفاق نیفتاده و مادر نسبت به آنتیژن Rh جنینی حساس نشده باشد. اگر در هفته بیستوهشتم بارداری نیز تست کومبس غیرمستقیم منفی باشد، باید روشی را اتخاذ کنیم که خون مادر در ادامه نیز به عامل Rh مثبت حساس نشود زیرا در هنگام زایمان احتمال ورود خون جنین به خون مادر و حساس شدن او بسیار محتمل است.
آنتی D و یک راه نجات
برای این کار ما از آنتی D که ایمونوگلبولین ضد Rh است استفاده میکنیم. این عامل از تزریق خونهای Rh مثبت به مردان یا خانمها بعد از سن یائسگی تولید و استخراج میشود و روشی است که در سال 1960 میلادی توسط محققی به نام استرن کشف شده است. وقتی ایمونوگلبولین آنتی D در هفته بیستوهشتم تا سیودوم حاملگی به خانم باردار واجد شرایط تزریق میشود، آنتیبادی وارد جریان خون مادر شده و با پیشدستی بر سیستم ایمنی بدن مادر، گلبولهای قرمز جنینی وارد شده به خون او را به سرعت از بین میبرد و اجازه نمیدهد سیستم ایمنی مادر با این آنتیژن بیگانه آشنا شود و شروع به آنتیبادی سازی کند.زمان تزریق
بعد از ابداع روش تزریق آنتی D، دو تزریق در هفتههای بیستوهشتم و سیودوم حاملگی برای زنان با گروه خونی منفی تجویز میشد اما بعدها با بررسیهای انجام شده مشخص شد که در شرایط عادی تنها یک تزریق بین هفتههای بیستوهشتم و سیودوم حاملگی برای این موضوع کفایت میکند. پس از زایمان نیز اگر گروه خونی نوزاد مثبت باشد، ظرف 72 ساعت اول، یک تزریق دیگر آنتی D به مادر صورت میگیرد تا اگر خون نوزاد در حین زایمان نیز وارد جریان خون مادر شده باشد، جلوی حساس شدن سیستم ایمنی مادر گرفته شود.اتفاقاتی در طول دوره بارداری ممکن است پیش بیاید که تزریق آنتی D را لازم کند. خونریزیهای دوران حاملگی در هر زمان که اتفاق بیفتد، در مورد خانمهای دارای گروه خون منفی که گروه خون همسر آنها مثبت است تزریق آنتی D را ضروری میکند. در سقط جنین نیز به هر شکل که اتفاق بیفتد امکان ورود خون جنین به جریان خون مادر وجود دارد و تزریق آنتی D را میطلبد. در مواردی مثل حاملگیهای خارج از رحم، آمنیوسنتز، CVS (نمونهگیری از پرزهای جفتی)، اکسترنالورژن و تروما حتماً باید تزریق آنتی D برای خانم باردار با گروه خون Rh منفی صورت گیرد.
در مواردی که خانم باردار دچار خونریزیهای مکرر دوره بارداری است توصیه بر این است که تست کومبس غیرمستقیم هر سه هفته یکبار انجام شود و در صورتی که منفی بود، دوباره یک تزریق انجام شود.
دوز مصرف
حقیقت این است که گایدلاینهای مربوط به تزریق آنتی D در کشورهای مختلف با هم متفاوت است اما آنچه همه گایدلاینها در آن اتفاقنظر دارند این است که تلاش شود تا کمترین دوز تزریق برای یک اقدام مؤثر انجام شود تا هزینهها کاهش یابد و میزان داروی کمتری نیز وارد بدن فرد باردار شود.در مورد دوز آنتی D هفته بیستوهشتم، روال عادی در بیشتر کشورها استفاده از دوزهای 300 میکروگرم است اما در کشورهایی مثل کانادا، استرالیا و برخی کشورهای اروپایی مثل انگلیس دوزهای 100 تا 120 میکروگرمی در هفته بیستوهشت و سیوچهار تزریق میشود تا ضمن تأمین جنبههای اقتصادی، دوز بیش از حد وارد خون مادر نشود.
در ایران
گایدلاین ما در ایران در کتاب دوستدار مادر و راهنمای کشوری بر اساس تزریق دوز 300 میکروگرمی که تقریباً مطابق استاندارد آمریکاست تنظیم شده است که البته این مقدار هیچوقت به عنوان میزان قطعی مطرح نشده و میزانی است که در بررسیهای تئوریک در نظر گرفته میشود. در پروتکل کشوری میزان تزریق تا هفته دوازدهم 50 میکروگرم و پس از آن 300 میکروگرم ذکر شده است.از داروهایی که در حال حاضر در کشور موجود است و مورد استفاده قرار میگیرد در درجه اول میتوان به رگام اشاره کرد و پس از آن میتوان از داروهایی مثل روفیلاک، وینرو و رزوناتیو (250 میکروگرمی) نام برد که مورد استفاده قرار میگیرند.
گایدلاین کشورهای دیگر
گایدلاین NICE میزان تزریق را 100 میکروگرم در هفته بیستوهشتم و همین میزان در هفته سیوچهارم و یا یک دوز 300 میکروگرم بین هفتههای بیستوهشتم تا سیام میداند.کالج سلطنتی زنان و زایمان انگلیس (RCOG) حداقل میزان دوز را برای این موضوع پیشنهاد میکند تا هم از نظر هزینه مناسبتر باشد و هم آنتی D کمتری وارد خون مادر شود. از این رو میزان 100 میکروگرم به صورت عضلانی توصیه میکند. این نهاد همچنین برای تزریقهای قبل از هفته دوازدهم بارداری ۵۰ میکروگرم را پیشنهاد میکند. RCOG برای هفتههای دوازدهم تا بیستم بارداری نیز همان ۵۰ میکروگرم و در هفتههای بیشتر از این ۱۰۰ میکروگرم را توصیه میکند و در صورتی که تشخیص خونریزی و آلوده شدن خون مادر با بیش از ۴ سیسی خون جنینی باشد، تزریق یک دوز مجدد را برای فرد باردار تجویز میکند. در این گایدلاین بعد از تولد نوزاد اگر خونریزی شدید نباشد همان 100 میکروگرم برای تزریق کافی است و به ازای هر یک سیسی خون منتقل شده، 25 میکروگرم آنتی D اضافی تجویز میشود.
پیشنهاد انجمن متخصصان زنان و زایمان آمریکا (ACOG) برای بارداریهای کمتر از هفته بیستم 50 میکروگرم و برای هفته بیستوهشتم بارداری 300 میکروگرم و تا 72 ساعت پس از تولد نوزاد در صورتی که گروه خونی نوزاد مثبت باشد، تزریق یک دوز 300 میکروگرمی دیگر است.
در سقط جنین نیز به هر شکل که اتفاق بیفتد امکان ورود خون جنین به جریان خون مادر وجود دارد و تزریق آنتی D را میطلبد. در مواردی مثل حاملگیهای خارج از رحم، آمنیوسنتز، CVS (نمونهگیری از پرزهای جفتی)، اکسترنالورژن و تروما حتماً باید تزریق آنتی D برای خانم باردار با گروه خون Rh منفی صورت گیرد
در کانادا، گایدلاینی تقریباً مشابه آمریکا وجود دارد که توصیه میکند 300 میکروگرم تزریق تا 72 ساعت پس از زایمان انجام شود. البته متد همپای دیگری در این گایدلاین وجود دارد که پیشنهاد میکند 120 میکروگرم تزریق پس از زایمان انجام شود و پس از انجام تست بتکی (Acid elution (Kleihauer-Betke test) اگر میزان خونریزی جنین به مادر از 6 سیسی بیشتر باشد، تزریق مجدد صورت گیرد.
این گایدلاین برای حوادث مختلف گاهی دوزهای مختلفی را پیشنهاد میدهد. برای قبل از هفته دوازدهم وقتی سقط یا تهدید به سقط اتفاق میافتد، 120 میکروگرم را پیشنهاد کرده و برای بعد از هفته دوازدهم 300 میکروگرم را توصیه میکند. همچنین برای حاملگی خارج از رحم قبل از هفته دوازدهم تزریق 120 میکروگرم، برای بعد از آن 300 میکروگرم. به علاوه در موارد آمینیوسنتز 300 میکروگرم و بعد از CVS 120 میکروگرم را پیشنهاد میکند.
گایدلاینهای ایتالیا تزریق 250 تا 300 میکروگرم در هفته بیستوهشتم را پیشنهاد میکنند. در سوئد نیز تزریق 250 تا 300 میکروگرم در هفته بیستوهشتم تا سیام و همین میزان پس از زایمان توصیه شده است. در بررسیهایی که در سالهای گذشته در مورد این دو دوز در کشور سوئد انجام شد، تفاوت معنیداری در نتیجه به دست نیامد و به همین دلیل هر دو دوز مورد قبول واقع شد. در گایدلاینهای فرانسه و اسپانیا بیشتر دوز 300 میکروگرم در هفته بیستوهشتم حاملگی توصیه میشود. در آلمان 200 میکروگرم در هفته سیام حاملگی توصیه میشود.
بنابراین با توجه به گایدلاین های متفاوت که ذکر شد هنوز روش یکسانی جهت تجویز آنتی دی به خصوص در مورد مقدار آن وجود ندارد و تمامی روشهای مختلف قابل قبول میباشند.
سازمان بهداشت جهانی چه میگوید
اما WHO مطرح میکند که مناسبترین دوز قبل از زایمان برای آنتی D به طور کامل مشخص نیست و رژیمهای بسیار متفاوتی در سراسر دنیا اعمال میشود. در حال حاضر دو مطالعه بزرگ در این باره در حال انجام است که شاید نتایج بهدست آمده از آنها جواب قطعی این پرسش را برای ما فراهم کنند که بیشک کاهش هزینهها نیز در این پاسخها مدنظر خواهند بود.منبع: مجله رازینوس - دکتر مریم کاشانیان استاد و مدیر گروه زنان دانشگاه علوم پزشکی ایران


















